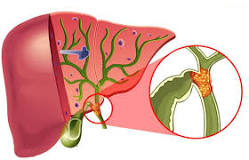
Острый панкреатит

МКБ-10: K85 (Острый панкреатит)
МКБ-11: DC31.Z
Диагнозы согласно алфавитному указателю по коду МКБ-10: K85
Абсцесс поджелудочной железы - K85.9
Абсцесс протока поджелудочной железы - K85.9
Гангрена поджелудочной железы - K85.9
Панкреатит - K85.9
Панкреатит острый алкогольный - K85.2
Панкреатит острый билиарный - K85.1
Панкреатит острый желчнокаменный - K85.1
Панкреатит острый идиопатический - K85.0
Панкреатит острый лекарственный - K85.3
Панкреатит острый уточненный - K85.8
Описание
Острый панкреатит (лат. pancreatitis, от -греч. πάγκρεας — поджелудочная железа + -itis — воспаление) — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции. Летальность, несмотря на применение современных методик консервативного и оперативного лечения, высокая: общая 7—15 %, при деструктивных формах — 40—70 %.
Клиническая картина
Чёткой клинической картины нет. В связи с этим для точной диагностики острого панкреатита необходим целый ряд дополнительных исследований. Жалобы на острую боль в животе, тошноту, рвоту дуоденальным содержимым, не приносящую облегчения, вздутие живота.
Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера).
Возможно возникновение пятен у пупка (симптом Куллена). Возникновение острого панкреатита возможно на фоне хронического панкреатита. Острый панкреатит отличается от понятия «обострение хронического панкреатита».
Часто после перенесённого острого панкреатита образуются псевдокисты поджелудочной железы. Увеличиваясь в размерах и накапливая патологическую жидкость, псевдокиста за счёт сдавления окружающих органов может вызывать боли, нарушение движения пищи в желудке и двенадцатиперстной кишке.
Возможно нагноение псевдокисты. Иногда отёк или склероз в области головки поджелудочной железы приводят к клинической картине, напоминающей сдавление протоков жёлчных путей и протока поджелудочной железы (Вирсунгова протока). Подобная картина наблюдается при опухолях головки поджелудочной железы, поэтому такую форму панкреатита называют псевдотуморозной.
Нарушение оттока жёлчи в таких случаях может вызывать механическую желтуху. Наиболее частой причиной гибели больных острым панкреатитом в первые дни заболевания является эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью.
Ассоциированные симптомы: Боль в боку. Боль в верхней части живота. Боль в грудной клетке. Боль в желудке. Боль в животе. Боль в ключице. Боль в левом боку. Боль в левом подреберье. Боль в сердце. Боль в шее сбоку. Боль во внутренних органах. Боль под левой лопаткой. Гипокалиемия. Гипонатриемия. Гипопротеинемия. Горький привкус во рту. Изжога в груди. Икота. Истощение. Кал серовато-белого цвета. Кристаллурия. Лейкоцитоз. Лейкоцитурия. Ломота в мышцах. Метеоризм. Нейтрофилез. Неприятный запах изо рта. Онемение языка. Опоясывающая боль в животе. Отсутствие аппетита. Покалывание в боку. Покалывание языка. Потливость. Привкус крови во рту. Рвота. Сладкий привкус во рту. Сухость во рту. Тошнота. Тошнота после еды. Увеличение СОЭ.
Причины
Также причинами панкреатита могут быть отравления, травмы, вирусные заболевания, операции и эндоскопические манипуляции.
Чаще в возрасте 30-60 лет, причем у женщин в 2 раза чаще, чем у мужчин.
Лечение
Консервативное лечение: Показано голодание. Терапия должна подбираться строго индивидуально, в зависимости от патогенетических факторов, той или иной стадии и формы деструктивного панкреатита. На первоначальном этапе лечение заключается в дезинтоксикации (в том числе гемо-, лимфо- или плазмосорбция). Необходимо устранить спазм гладкой мускулатуры.
Проводится декомпрессия желудка путём установки назогастрального зонда. Антиферментная терапия, ранее считавшаяся основным методом лечения острого панкреатита, сейчас не применяется в связи с неподтверждённой эффективностью. Таким образом, ингибиторы протеиназ (контрикал, гордокс) на сегодняшний день исключены из списка препаратов, рекомендованных к применению при указанной патологии.
Цитостатические препараты, угнетающие синтез белка и, в частности, внутриклеточное образование ферментов (5-фторурацил). Сходным механизмом действия обладает панкреатическая рибонуклеаза, которая, разрушая м-РНК, вызывает обратимое нарушение биосинтеза белка в поджелудочной железе.
Применение соматостатина и его аналогов оказывают хороший эффект как на процесс самого заболевания, так и на его исход. Эти препараты снижают панкреатическую секрецию, устраняют необходимость аналгезирующей терапии, снижают частоту осложнений и летальность. Инфузия соматостатина улучшает индекс клубочковой фильтрации и повышает почечный кровоток, что важно для профилактики осложнений со стороны почек при деструктивных формах острого панкреатита. Хирургическое лечение: Тактика хирургического вмешательства определяется в первую очередь глубиной анатомических изменений в самой поджелудочной железе.
Лапароскопию следует рассматривать как основной метод хирургического лечения.
Применение лапароскопии позволяет избежать необоснованных лапаротомий, обеспечить адекватное дренирование и эффективное лечение и обосновать показания к лапаротомии.
Основные виды хирургического вмешательства:
- • Установка дренажей и проведение перитонеального лаважа-диализа. Это позволяет удалять токсичные и вазоактивные вещества. После операции наступает улучшение состояния пациента в течение первых 10 дней, но появление осложнений в дальнейшем не исключается. К тому же, диализ возможно проводить только в первые 48 часов после установки дренажей, так как затем они перестают функционировать.
- • Резекция (обычно дистальных отделов) поджелудочной железы. Это устраняет возможность аррозии сосудов и кровотечения, а также предупреждает образование абсцессов. Недостатком этого метода является то, что у значительного числа больных в послеоперационном периоде развивается экзо- и эндокринная недостаточность. Это связано либо со значительным объёмом вмешательства при обширном поражении железы, либо с невозможностью найти объём поражения перед операцией или по ходу операции (даже при использовании интраоперационного УЗИ поджелудочной железы), в результате чего удаляется и неизменённая ткань железы.
- • Операция Лоусона (операция «множественной стомы»). Она заключается в наложении гастростомы и холецистостомы, дренировании сальникового отверстия и области поджелудочной железы. При этом нужно контролировать отток ферментонасыщенного отделяемого, выполнять декомпрессию внепечёночных жёлчных протоков.
Больной переводится на энтеральное питание. Операция не должна проводиться в условиях панкреатогенного перитонита. Оперативное вмешательство не всегда устраняет возможность развития гнойных осложнений. В связи с этим порой возникает необходимость в повторных операциях, что увеличивает послеоперационную летальность.
Смерть, как правило, наступает в результате тяжёлых септических осложнений и дыхательной недостаточности. Наиболее частой проблемой при всех типах операций является необходимость релапаротомий продолжающегося панкреонекроза или в связи с развитием вторичных осложнений (абсцессов, кровотечений и ). Для выполнения неоднократных плановых релапаротомий и временного закрытия лапаротомной раны используются застёжки-«молнии».
Однако они имеют недостатки, так как могут вызвать некроз тканей стенки живота, кроме того, они не позволяют в достаточной мере регулировать изменение внутрибрюшного давления.

Материалы статьи проверены врачебным коллективом клиники
- #Острый панкреатит
- #Боль в боку,
- #Боль в верхней части живота,
- #Боль в грудной клетке,
- #Боль в желудке,
- #Боль в животе,
- #Боль в ключице,
- #Боль в левом боку,
- #Боль в левом подреберье,
- #Боль в сердце,
- #Боль в шее сбоку,
- #Боль во внутренних органах,
- #Боль под левой лопаткой,
- #Гипокалиемия,
- #Гипонатриемия,
- #Гипопротеинемия,
- #Горький привкус во рту,
- #Изжога в груди,
- #Икота,
- #Истощение,
- #Кал серовато-белого цвета,
- #Кристаллурия,
- #Лейкоцитоз,
- #Лейкоцитурия,
- #Ломота в мышцах,
- #Метеоризм,
- #Нейтрофилез,
- #Неприятный запах изо рта,
- #Онемение языка,
- #Опоясывающая боль в животе,
- #Отсутствие аппетита,
- #Покалывание в боку,
- #Покалывание языка,
- #Потливость,
- #Привкус крови во рту,
- #Рвота,
- #Сладкий привкус во рту,
- #Сухость во рту,
- #Тошнота,
- #Тошнота после еды,
- #Увеличение СОЭ,
- #,
Парентные заболевания по Ассоциированным симптомам
- Перекрут ножки опухоли яичника ·
- Панкреатит ·
- Повреждения грудной клетки ·
- Ахалазия кардии ·
- Мекониевый перитонит ·
- Метастазы в кости ·
- Эндометриоз ·
- Язвенная болезнь 12п кишки ·
- Шейный миозит ·
- Острый аппендицит ·
- Алкогольный панкреатит ·
- Карциноид бронха ·
- Некротический энтероколит новорожденных ·
- Дистрофии у детей ·
- Алкогольный цирроз печени ·
- Непроходимость пищевода ·
- Травмы живота ·
- Гормонорезистентный рак простаты ·
- Синдром Жильбера ·
- Дисметаболическая нефропатия у детей ·
- Гранулематоз Вегенера ·
- Рецидив рака толстого кишечника ·
- Полимиозит ·
- Острый калькулезный холецистит ·
- Сахарный диабет ·
- Железодефицитная анемия у детей ·
- Оптико-хиазмальный арахноидит ·
- Депрессия у детей ·
- Лучевые реакции и повреждения ·
- Рак сигмовидной кишки ·
Комментировать


Что такое - Острый панкреатит ? (код МКБ-10; код МКБ-11)
АКТУАЛЬНО
Пороки сердца у беременных
Кровотечение при беременности

Быстрые роды

Аппендикулярно-генитальный синдром
Дуодено-гастральный рефлюкс

Абсцесс дугласова пространства
Хронический перитонит